Doença Celíaca, Alergia ao Trigo e Síndrome da Intolerância ao Trigo
Prof. Dr. Ulysses Fagundes Neto
Introdução
Desde a primeira descrição da Doença Celíaca (DC) realizada por Samuel Gee, em 1888, e posteriormente com “a descoberta miraculosa” de que o pão é o responsável por esta entidade clínica, em seguida à Segunda Guerra Mundial na Europa, por Dicke, em 1950, tem havido um crescimento exponencial do conhecimento a respeito da DC. Entretanto, quando se pensou que já se havia esgotado todo o arsenal de conhecimentos a respeito da DC, novos desafios têm surgido com relação às suas formas de apresentação e de manifestação. Isto porque estas expressões clínicas têm sofrido significantes modificações ao longo dos anos, desde casos que se apresentam com sintomas gastrointestinais floridos, desnutrição e atrofia das vilosidades do duodeno à biópsia, como até mesmo situações cada vez mais frequentes, cujos casos se apesentam com manifestações extra intestinais, sutis ou sintomas leves. Conjuntamente com essas modificações, surgiu, há alguns anos, de forma inesperada, uma nova entidade paralela, a qual vem pouco a pouco ganhando terreno, a assim chamada Sensibilidade ao Glúten sem Doença Celíaca (SGSDC). É praticamente consenso universal que esta é uma denominação impropria, porque na verdade ela deve ser referida como a Síndrome da Intolerância ao Trigo (SIT), posto que o papel do glúten em todos os tais casos, está longe de ser demonstrado, e o possível envolvimento de um componente imunológico associado, sugerido pelo termo “sensibilidade”, até o presente momento, não foi encontrado. Finalmente, o trigo também pode ser um fator agressor por meio de alergia IgE mediada, cuja ocorrência necessita ser avaliada e descartada em casos suspeitos. Desta forma, o clínico na sua prática diária está, portanto, sendo constantemente desafiado para a tarefa de discriminar quais pacientes necessitam ser avaliados para uma ou para outra dessas entidades clínicas, bem como definir qual a melhor conduta a ser tomada.
Doença Celíaca
A DC trata-se de uma enfermidade autoimune desencadeada pela ingestão de glúten, que é o maior estoque proteico do trigo, centeio e cevada, em indivíduos com predisposição genética para tal, ou seja, aqueles que apresentam o complexo genético HLA (Antígeno de Histocompatibilidade Leucocitária) classe II com genótipos definidos por DQ2 e DQ8, que levam à inflamação da mucosa do intestino delgado. Vale referir que este complexo genético está presente em cerca de 40% a 50% da população geral, mas somente 3% a 5% deste universo desenvolve a DC.
O glúten é um complexo proteico heterogêneo. As frações do glúten que são tóxicas para os celíacos constituem-se em uma mistura de proteínas solúveis em álcool denominadas gliadinas. As gliadinas são ricas em resíduos de glutamina e prolina, as quais mesmo no intestino humano sadio não são totalmente digeridas. Como resultado os peptídeos intactos da gliadina permanecem no lúmen intestinal e alguma porção deles atravessa a barreira de permeabilidade intestinal. Estes fragmentos entram em contato com a enzima intracelular denominada transglutaminase tecidual, a qual deamida estes fragmentos, acarretando uma modificação na sua forma e aumentando sua carga negativa. Os peptídeos modificados são então capturados pelas moléculas de HLA DQ2 e/ou DQ8, as quais são expressas na superfície das células apresentadoras de antígeno, existentes na lâmina própria da mucosa do intestino delgado, e são apresentados às células T CD4+ que desencadeiam uma cascata de reações envolvendo ambas as imunidades, inatas e adaptativas, resultando como última etapa a lesão da mucosa do intestino delgado.
Uma grande variedade de apresentações clínicas tem sido descritas na DC, as quais incluem as “típicas”, “atípicas”, “silentes” e “potenciais”. A forma típica consiste no aparecimento de sintomas gastrointestinais enquanto que a forma atípica é caracterizada por sintomas predominantemente extra-digestivos (Tabela 1).
A forma silente da DC envolve pacientes assintomáticos com sorologia positiva e inflamação da mucosa duodenal obtida por biópsia, e, finalmente, a forma potencial da DC inclui pacientes com sorologia positiva, os quais podem ou não apresentar sintomas, mas não mostram inflamação intestinal à biópsia.
Vale ressaltar que a apresentação típica se mostrou como a mais prevalente no início e meados do Século XX, porém, parece ter ocorrido uma dramática modificação a partir dos anos 1980, com um desvio da forma clássica com sintomas predominantemente gastrointestinais, para maiores prevalências de apresentações atípicas e assintomáticas. Além disso, tem sido demonstrado que, em geral, as manifestações da DC têm se tornado mais leves e o agravo do ritmo do crescimento menos frequente. A razão para este desvio anda é incerto, mas pode ser em parte devido ao aumento do conhecimento da DC, o que tem resultado em sua detecção mais precocemente, e também pela realização com maior frequência de rastreamento em indivíduos de alto risco para DC (Tabela 2).
Quanto ao diagnóstico da DC, atualmente está universalmente recomendada a realização da sorologia do anticorpo anti-transglutaminase IgA (aTG) e a determinação da IgA sérica como primeira linha de rastreamento laboratorial, posto que esta enzima é altamente sensível. A determinação da IgA sérica torna-se necessária para garantir que o paciente é capaz de produzir a aTGIgA, posto que pacientes celíacos apresentam taxas mais elevadas de deficiência de IgA sérica do que a população em geral (2%) e, portanto, poderão apresentar resultados falsamente negativos para a determinação da aTGIgA. Caso esta circunstância ocorra deve-se determinar a aTGIgG e a DGPIgG, posto que ambos anticorpos podem ser marcadores úteis para a DC. Finalmente, para a certeza diagnóstica impõem-se a realização da biópsia do intestino delgado, preferentemente por obtenção de fragmentos ao nível do bulbo duodenal, por meio da Endoscopia Digestiva Alta (Figuras 1 e 2).
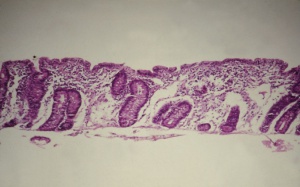
Figura 1- Lesão característica da DC: atrofia vilositária subtotal, transformação culboidal dos enterócitos e hipertrofia das glândulas crípticas.
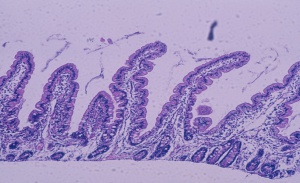
Figura 2- Aspecto morfológico da mucosa do intestino delgado normal: vilosidades digitiformes, enterócitos cilíndricos com núcleo em posição basal e glândulas crípticas normais. Relação vilosidade/cripta 5:1.
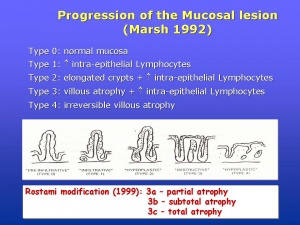
As lesões características da DC são classificadas de acordo com os critérios propostos por Marsh, como está demonstrado na representação esquemática abaixo (Figura 3).
Alergia ao Trigo
Um segundo transtorno bem conhecido relacionado à ingestão de glúten em crianças e adultos é a alergia ao trigo, também identificado pela denominação de “Asma do Padeiro”. O trigo é de fato um alérgeno alimentar bastante comum e nos indivíduos predispostos pode induzir uma resposta alérgica tipicamente por um fenômeno IgE mediado, uma reação de hipersensibilidade imediata. Nas crianças pré-escolares e escolares, as reações IgE mediadas pelo trigo podem incluir sintomas gastrointestinais, tais como: náuseas, vômitos, dor abdominal e diarreia. Entretanto, diferentemente do que ocorre na DC o surgimento dos sintomas é geralmente mais rápido, dentro de minutos ou horas após a ingestão do trigo, e pode também incluir envolvimento de órgãos extra-intestinais, tais como a pele (com sintomas de eritema, prurido, urticária) e o sistema respiratório (com sintomas que incluem tosse, sibilos e rinorreia). Anticorpos IgE específicos para o trigo surgem dentro dos dois primeiros anos de vida, mas diferentemente da DC, que é um transtorno permanente, a maioria das crianças a médio e/ou longo prazo, virão a tolerar o trigo, muito embora a alergia possa persistir até a adolescência em uma ínfima minoria de pacientes. Para se estabelecer o diagnóstico de alergia ao trigo é necessária a obtenção de uma detalhada história clínica associada a investigações laboratoriais, e, em muitos casos, é até mesmo necessária a realização de um teste de provocação oral com o trigo.
Síndrome de Intolerância ao Trigo
A Síndrome da Intolerância ao Trigo (SIT) também reconhecida como a “Sensibilidade ao Glúten sem Doença Celíaca” (SGSDC) refere-se aos indivíduos que relatam sintomas digestivos e/ou extra intestinais, os quais desaparecem quando o trigo é eliminado da dieta. Estes indivíduos apresentam recidiva dos sintomas quando o trigo é reintroduzido, não apresentam atrofia vilositária da mucosa duodenal, e nos quais foram descartadas DC e AL.
Ellis e Linaker, em 1978, publicaram o caso de uma paciente que se queixava de diarreia e dor abdominal intermitente. A investigação laboratorial não mostrou anormalidades à biópsia do intestino delgado, mas apesar de não ter sido caracterizada a DC, ela foi submetida a uma dieta isenta de glúten, a qual levou ao desaparecimento dos sintomas. Esse foi, ao que tudo indica, o primeiro caso cientificamente reconhecido de SGSDC.
Seguindo-se a essa observação, Cooper e cols., na Suécia, em 1988, publicaram esta síndrome envolvendo 8 mulheres adultas, que sofriam de dor abdominal e diarreia crônica. As investigações laboratoriais excluíram DC, porém, ainda assim, elas foram submetidas a uma dieta isenta de glúten. As pacientes apresentaram uma melhora clínica dramática com o uso da dieta isenta de glúten, e ao serem desafiadas com glúten ocorreu retorno dos sintomas. Biópsias de jejuno realizadas nessas pacientes evidenciaram pequenas, porém significantes alterações na celularidade, que regrediram com a utilização da dieta isenta de glúten. Nenhuma outra alteração imunológica ou clínica que sugerisse DC foi encontrada.
Desde então, a SGSDC permaneceu no esquecimento, e, somente foi “redescoberta” em 2010, por Sapone e cols. Estes autores caracterizaram-na pela presença de sintomas intestinais e extra intestinais relacionados com a ingestão de alimentos contendo glúten em indivíduos que não sofriam de DC ou AT. Sapone e cols., realizaram biópsia de intestino delgado em pacientes com SGSDC e demonstraram mínimas alterações da mucosa jejunal (Marsh 0-1), enquanto que nos celíacos ocorreu atrofia vilositária subtotal e hiperplasia críptica. A partir deste novo relato da SGSDC, rapidamente um número cada vez maior de artigos passaram a ser publicados, por inúmeros grupos independentes, confirmando que a SGSDC deveria ser definitivamente incluída no espectro dos transtornos relacionados ao glúten. A SGSDC é uma entidade clínica na qual os sintomas são desencadeados pela ingestão do glúten, na ausência de anticorpos celíacos específicos e da clássica atrofia vilositária do intestino delgado observada na DC, com condição variável do HLA e possível positividade da primeira geração de anticorpos antigliadina IgG (AGA) (56,4%). Por outro lado, a prevalência de IgA AGA nos pacientes com SGSDC tem se revelado muito baixa (7,7%). É importante salientar que os melhores marcadores sorológicos (anticorpo antitransglutaminase e antiendomisio) para DC tem sempre se revelado negativos nos pacientes com SGSDC. Entretanto, os mais diversos aspectos da epidemiologia, fisiopatologia, espectro clínico e tratamento da SGSDC ainda permanecem obscuros. Vale ressaltar que até o presente momento não se tem conhecimento dos mecanismos fisiopatológicos envolvidos na gênese desta entidade e nem tampouco encontra-se disponível um marcador bioquímico que possibilite caracterizar seu diagnóstico laboratorial. Os esclarecimentos destes aspectos até o momento não elucidados deverão ser alcançados através de investigações clínicas e laboratoriais utilizando metodologia científica reconhecidamente válida, através de estudos multicêntricos e prospectivos envolvendo a SGSDC. O diagnóstico deste transtorno nutricional se estabelece por meio do teste de provocação que preferentemente deve ser realizado pela técnica duplo-cego, placebo-controlada, o que na prática clínica torna-se extremamente difícil de ser aplicada.
A manifestação clássica da SGSDC é uma combinação de sintomas similares aos observados na Síndrome do Intestino Irritável (SII) incluindo dor abdominal, flatulência, alterações do hábito intestinal (diarreia ou constipação), e manifestações sistêmicas tais como, confusão mental, cefaleia, cansaço, dores musculares e nas articulações, dermatite, depressão e anemia. Quando os pacientes são atendidos em uma clínica especializada, muitos deles espontaneamente relatam uma relação causal entre a ingestão de alimentos contendo glúten e o agravamento dos sintomas. Nas crianças, a SGSDC manifesta-se tipicamente por meio de sintomas gastrointestinais, tais como, dor abdominal e diarreia crônica; manifestações extra intestinais parecem ser menos frequentes nas crianças, e nestas últimas o sintoma mais comum tem sido cansaço.
Vasquez-Roque e cols., em 2013, demonstraram que pacientes não celíacos portadores da SII com predominância da variante diarreia, podem desenvolver sintomas gastrointestinais após a ingestão de glúten. Estes pacientes ao receberem uma dieta contendo glúten apresentaram maior número de evacuações por dia, particularmente aqueles cujo genótipo era HLA-DQ2 e/ou DQ8. A dieta contendo glúten mostrou-se associada com um aumento da permeabilidade do intestino delgado e uma significativa diminuição na expressão da zonula ocludens 1 da mucosa colônica. Estes efeitos foram significativamente maiores nos pacientes HLA-DQ2 e DQ8 positivos. Por outro lado, pacientes que receberam dieta contendo glúten versus aqueles que receberam dieta isenta de glúten, não apresentaram alterações significativas sobre o trânsito gastrointestinal ou na morfologia do intestino delgado. Os autores concluíram que o glúten provoca ruptura da barreira de permeabilidade intestinal nos pacientes com SII com diarreia, particularmente naqueles HLA-DQ2 e DQ8 positivos. As alterações na barreira de permeabilidade intestinal permitiram oferecer explanações mecânicas a respeito das observações de que a retirada do glúten da dieta pode provocar alivio dos sintomas nos pacientes portadores de SII com diarreia.
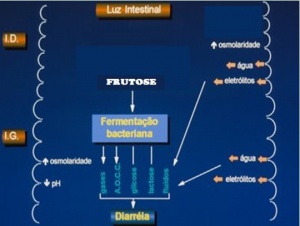
Por outro lado, Biesiekierski e cols., em 2013, investigando pacientes portadores de SII com diarreia demonstraram que as alterações do hábito intestinal se deviam principalmente à presença de carboidratos fermentáveis não absorvíveis na dieta. Ao eliminar essas substâncias, porém, ainda que mantivessem alimentos contendo glúten ocorria um alívio dos sintomas digestivos. Esses autores passaram a utilizar a sigla FODMAPs (fermentable oligosaccharides, disaccharides, monossaccharides and polyols), que significa carboidratos fermentáveis não absorvíveis, em especial os frutanos. Frutanos são polímeros da frutose sintetizados a partir da sacarose e que ocorrem na natureza no mundo vegetal em inúmeros alimentos comumente utilizados na dieta ocidental. Essas substâncias não são digeridas e consequentemente não são absorvidas pelo trato digestivo do ser humano. Alcançam o intestino grosso e aí são fermentadas pelas bactérias da flora colônica, sendo transformadas em ácidos graxos voláteis de cadeia média e curta (acético, butírico e propiônico) com alto poder osmótico, bem como acarretando a produção de gases (Metano, Dióxido de Carbono e Hidrogênio). A presença destas substâncias no lúmen intestinal provoca flatulência, dor abdominal e diarreia, em especial nos pacientes portadores de SII (Figura 4).
O trigo é a maior fonte dietética de frutano, e este, além do glúten, é um aspecto que deve ser levado em consideração como mais um fator potencial causador de sintomas, posto que o trigo está presente em praticamente todas as refeições tradicionais do mundo ocidental, tais como: pães, cereais, macarrão, bolos, biscoitos e etc. Vale salientar que, além do trigo os frutanos estão presentes em inúmeros outros alimentos de uso comum em nossas dietas, tais como: feijão, feijão branco, grão de bico, ervilha, lentilha, banana, cebola, alho, repolho, alho poró e etc. Por esta razão, Biesiekierski e cols. propõem que nos pacientes portadores de SII com diarreia e intolerantes aos frutanos seja utilizada uma dieta restritiva destes alimentos (Figura 5).
Recentemente, o grupo australiano liderado por Halmos e cols., em 2014, ao realizar um ensaio clínico controlado e randomizado demonstraram que reduzindo a ingestão de carboidratos de cadeia curta, que são de muito baixa absorção e/ou oligossacarídeos, dissacarídeos, monossacarídeos e polióis (Fermentable oligosaccharides, monosaccharides and polyols – FODMAPS) reduziram significativamente a intensidade dos principais sintomas nos pacientes portadores da SII (Figura 6).
A hipótese de que a redução da ingestão dos FODMAPS pode aliviar os sintomas digestivos nos pacientes portadores da SII baseia-se na observação clínica de que uma proporção significativa de pacientes não tolera a ingestão de carboidratos de cadeia curta. Estes carboidratos não são totalmente absorvidos no intestino delgado devido a um deficiente processo de hidrólise (lactose-lactase), excesso de frutose em relação a glicose, ou difusão passiva (alguns monossacarídeos e os polióis). Vale ressaltar que além destes carboidratos, os Frutanos tipo inulina não são absorvidos no intestino delgado e sim fermentados no intestino grosso pela flora bacteriana, e acarretam os seguintes efeitos, a saber: a) sobrecarga osmótica; b) aumento da produção de ácidos graxos de cadeia curta, H2, CO2 e metano pela microflora colônica; c) alteração da motilidade, pois aceleram o trânsito intestinal.
Infelizmente, devido à falta de parâmetros diagnósticos objetivos torna-se difícil conhecer a verdadeira prevalência da SIT. Utilizando-se critérios um tanto quanto subjetivos admite-se que a prevalência da SIT alcança 13% no Reino Unido, 7,3% na Austrália e 0,6% nos Estados Unidos.
Atualmente, a inexistência de marcadores biológicos dificulta sobremaneira estabelecer os critérios diagnósticos da SIT, muito embora como anteriormente referido a presença de anticorpos anti-gliadina estejam presentes com maior frequência neste grupo de pacientes do que em controles sadios, porém sem outras alterações laboratoriais concomitantes. É importante assinalar que o diagnóstico da SIT somente pode ser estabelecido após uma detalhada investigação clínica e laboratorial ter sido consistente para descartar DC.
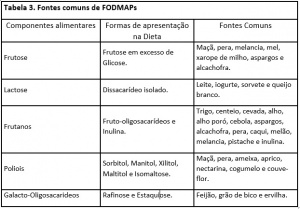
O tratamento baseia-se fundamentalmente na eliminação do trigo da dieta, porém, a maioria dos pacientes responde de forma altamente positiva quanto ao alívio dos sintomas quando são submetidos a uma dieta com baixo teor dos FODMAPS (Tabela 3).
Conclusões
O espectro dos transtornos relacionados ao “glúten” atualmente engloba a DC, a AL e também a recém-chegada SIT.
A DC acha-se muito distante de ser uma enfermidade estática como se pensava ser há 20 ou 30 anos. Atualmente, está se tornando um campo extremamente excitante com novos fluxos de conhecimento, a saber: o papel da genética está sendo melhor compreendido, fatores ambientais, em especial a microbiota, estão sendo revelados, novas propostas de tratamento alternativo estão sendo buscadas e, até mesmo, já há alguma luz no horizonte quanto à perspectiva de cura.
O interesse global na SIT tem se revelado explosivo como pode ser constatado pela pletora das publicações científicas de revisões, editoriais, e a florescente opinião de experts, ao mesmo tempo em que há um enorme interesse na imprensa leiga, sem precedentes, que tem causado uma maciça onda em todo o mundo ocidental dos seguidores das dietas isentas de glúten. Apesar da existência da SIT ser inquestionável, muito trabalho ainda deve ser trilhado para se obter um melhor conhecimento e mais profunda compreensão científica desta entidade. Principalmente a busca de marcadores biológicos precisa ser desvendada, para que se possa ter um diagnóstico de certeza mais confiável em breve futuro. Estamos, portanto, vivendo momentos de muita excitação e muito mais estará por vir!!!