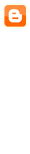Esofagite Eosinofílica: uma enfermidade emergente
por Ana Beatriz Rocha Gabriel & Ulysses Fagundes Neto
Introdução
Nas duas últimas décadas tem se constatado um aumento crescente no número de pacientes que apresentam eosinofilia esofágica e que não respondem ao tratamento convencional da DRGE. Vários trabalhos passaram a ser publicados demonstrando o surgimento de uma “nova doença”, que recebeu a denominação de Esofagite Eosinofilica (EEo).
Os transtornos digestivos eosinofílicos constituem-se em enfermidades inflamatórias caracterizadas pela presença de eosinófilos ao longo do tubo digestivo, na ausência de doenças que cursam com eosinofilia secundária. Atualmente a EEo é considerada a enfermidade mais comum tanto em crianças quanto em adultos. A etiologia e a fisiopatologia da EEo ainda não estão completamente elucidadas, porém, é sabido que ocorre uma nítida associação com atopia, devido a participação de aeroalergenos e antígenos alimentares em sua patogênese. Dados da literatura apontam que 80% dos pacientes apresentam doenças atópicas, sendo 62% por sensibilização a alimentos e, além disso, 16% dos pacientes apresentam casos semelhantes na família.
Definição
A EEo caracteriza-se por importante infiltrado eosinofílico no esôfago, associado a sintomas semelhantes aos da doença do refluxo gastroesofágico (DRGE), mas que não respondem ao tratamento com bloqueadores da secreção ácida gástrica de modo isolado. Segundo Markowitz et al. 8-10% dos casos pediátricos que não respondem ao tratamento clássico para DRGE apresentam EEo. Na Tabela 1 estão relacionados os critérios diagnósticos da EEo.
Tabela 1- Critérios Diagnósticos
- Sintomas clínicos de disfunção esofágica
- Ausência de resposta a elevadas doses de inibidores da bomba de Hidrogênio
- Presença de ≥15 eosinófilos em campo de grande aumento (CGA) na mucosa esofágica
- Estudo de pHmetria do esôfago distal normal
É importante ressaltar que a eosinofilia esofágica não é característica exclusiva da EEo, podendo estar também presente em outras patologias do trato digestivo discriminadas na Tabela 2, abaixo.
Tabela 2- Diagnóstico diferencial das eosinofilias esofágicas
- Doença do Refluxo gastro-esofágico
- Gastroenterite eosinofílica
- Doença de Crohn
- Doença do tecido conetivo
- Síndrome hipereosinofílica
- Infecção
- Resposta de hipersensibilidade a drogas
Em condições normais eosinófilos caracteristicamente não devem estar presentes no esôfago, entretanto, tem sido observado que a presença de eosinófilos no trato digestivo pode ocorrer em algumas circunstâncias. Nestes casos, os eosinófilos estão presentes em baixa concentração principalmente na lâmina própria, bem menores na superfície epitelial e no epitélio das criptas e das glândulas.
Consenso Internacional sobre EEo: First International Gastrointestinal Eosinophil Research Symposium (FINGERS)
Em 2007, nos EUA, um grupo de experts se reuniu para discutir as peculiaridades da EEo que resultou na publicação de um documento baseado nas revisões sistemáticas da literatura. Naquele encontro ficou estabelecido que a EEo é uma doença caracterizada por:
- Recusa alimentar e sintomas semelhantes à DRGE na criança menor, disfagia e impactação alimentar nas crianças maiores e adultos
- Contagem de eosinófilos igual ou superior a 15 eosinófilos por CGA na biopsia esofágica
- Eosinofilia mantida após uso de Inibidor de Bomba de Protons
- Exclusão de outras doenças que cursam com eosinofilia secundária
Epidemiologia
Atualmente está bem estabelecido que a prevalência da EEo tem aumentado nas últimas décadas, acomete prioritariamente indivíduos da raça branca, e o sexo masculino é o mais afetado (80%).
A EEo acomete pacientes de todas as faixas etárias, mas principalmente aqueles da idade escolar, com pico de diagnóstico aos 10 anos.
Na Austrália observou-se que entre 1995 e 2004 ocorreu aumento de 18 vezes no número de casos diagnosticados. Nos EUA, Noel et al. demonstraram que a incidência de EEo é de 1/10.000 crianças por ano e a prevalência de 4/10.000 crianças, sendo que 90% dos casos foram diagnosticados após o ano 2000.
Este vertiginoso aumento no número de casos provavelmente reflete alguns aspectos que devem ser levados em consideração, tais como, um aumento real da incidência, aumento da ocorrência das doenças atópicas, um melhor reconhecimento dessa entidade devido a maior conscientização de sua existência, pela maior valorização dos sintomas e pela realização de um maior número de endoscopias digestivas com biópsia esofágica.
Etiopatogenia
Eosinofilia, associada com alergia alimentar e outras condições atópicas, além dos testes cutâneos e patch test positivos para diferentes alergenos demonstram que há reação de hipersensibilidade IgE mediada, e, também, não IgE mediada, devendo ser incluída no espectro das doenças atópicas. Os principais alergenos alimentares mais envolvidos são: leite de vaca, soja, trigo, peixe, frutos do mar, frutos secos e ovo. Entre os aerolergenos, o pólen é o principal deles.
A exposição da mucosa do esôfago aos alergenos promove uma resposta imunológica Th2, levando à produção de interleucinas (IL-4, IL-5, IL-13), que irá estimular a produção de eosinófilos e IgE. A IL-5 regula a produção, diferenciação, recrutamento, ativação e sobrevida dos esinófilos, a IL-13 promove infiltração eosinofílica, pelo aumento da expressão da eotaxina-3, mediador envolvido na quimiotaxia de eosinófilos.
Há dúvidas se o uso de medicamentos supressores da produção de HCl poderia predispor ao desenvolvimento da EEo, visto que o aumento do pH gástrico pode alterar a digestão das proteínas e como consequência promoveria maior absorção de proteínas intactas com potencial de indução de resposta imune. Além disso, poderia induzir o aumento da permeabilidade da mucosa do tubo digestivo em pacientes em uso de supressão ácida.
Eosinófilos produzem o Fator de transformação do Crescimento (TGF) beta, o qual ativa as células epiteliais, acarreta hiperplasia, fibrose e dismotilidade, tudo em conjunto levando ao remodelamento esofágico.
Manifestações Clínicas
As manifestações clínicas da EEo são inespecíficas e usualmente variam conforme a idade:
- <2 anos: recusa alimentar e baixo ganho de peso
- Até 12 anos: vômitos, dor abdominal, sintomas de refluxo gastroesofágico
- Adolescentes e adultos: disfagia e impactação alimentar. Estas complicações podem ser decorrentes de transtornos da motilidade esofágica.
A Tabela 3, abaixo, apresenta os principais sintomas sugestivos de EEo em crianças e adultos.
Estudos sugerem que EEo é uma condição crônica, de curso persistente ou recorrente em mais de 90% dos casos, que podem evoluir com complicações importantes como estenose do esôfago e menos comumente perfuração esofágica.
Diagnóstico
É importante assinalar que não existe um único exame complementar capaz de definir a presença da EEo. O diagnóstico da EEo deve basear-se na avaliação conjunta dos achados clínicos, endoscópicos e histológicos.
Segundo os critérios atuais, o diagnóstico é estabelecido no paciente que apresenta quadro clínico compatível, no qual a biópsia esofágica demonstra a presença de mais de 15 eosinófilos/CGA e que não responde ao tratamento com IBP (por 8 semanas), além da exclusão de eosinofilia secundária. Eosinofilia periférica (5-35% eosinófilos) é observada em 55-80% dos pacientes.
O estudo radiológico contrastado pode ser benéfico em crianças com vômitos para se excluir etiologias de anormalidades anatômicas, como por exemplo, vício de má rotação intestinal.
Alguns achados radiológicos também podem ser característicos de EEo, embora não patognomônicos, tais como, estenoses esofágicas e impactação. As alterações radiológicas tais como estreitamento da luz esofágica, podem ou não ser observadas na EDA e vice-versa. O exame radiológico contrastado pode ser útil para a endoscopia subsequente, pois pode alertar o endoscopista a usar um endoscópio de menor calibre devido a presença de estenose, para, portanto, proceder o estudo com maior cautela ou mesmo alertá-lo para a necessidade de realização de dilatação esofágica.
Menard-Katcher et al., em 2015, demonstraram que a realização do esofagograma pode trazer uma significativa contribuição para detectar lesões esofágicas, em especial, estenoses que não seriam observadas pela endoscopia. Em um estudo retrospectivo avaliando 22 crianças portadoras de EEo constataram que estenoses esofágicas foram identificadas em 55% destas crianças sem terem sido detectadas à endoscopia. Os autores concluem que o esofagograma é um exame de grande valia para avaliar a anatomia esofágica em crianças portadoras de EEo grave, pois é capaz de identificar fibroestenoses leves mais precocemente na história natural da enfermidade do que a endoscopia.
Vale ressaltar que os sintomas de disfagia e impactação alimentar geralmente ocorrem por alteração na motilidade e não pelas estenoses. Por esta razão, pacientes que apresentam impactação alimentar devem ser investigados com EDA e realização de biópsia esofágica.
Alterações à endoscopia:
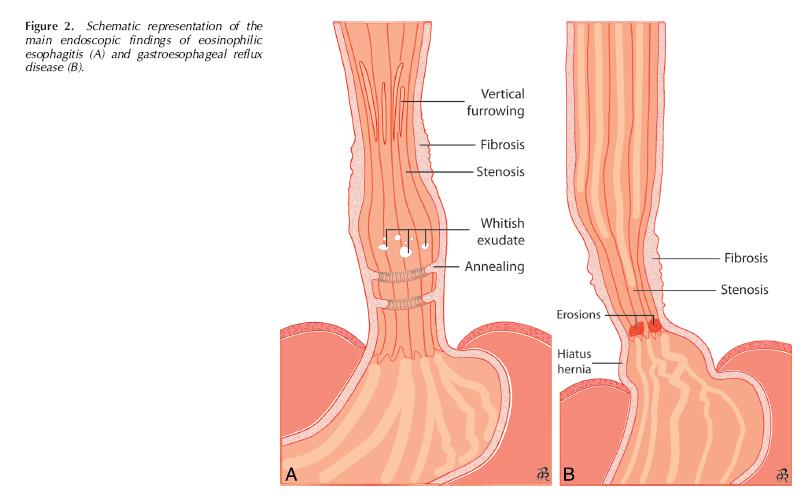
Os achados endoscópicos podem apresentar uma grande variedade de anomalias dependendo de cada paciente e do tempo de duração dos sintomas, tais como:
- Mucosa com aspecto granular e friável
- Perda do padrão vascular
- Exsudatos esbranquiçados (microabscessos eosinofílicos)
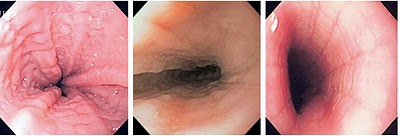
- Estrias verticais
- Estenoses esofágicas
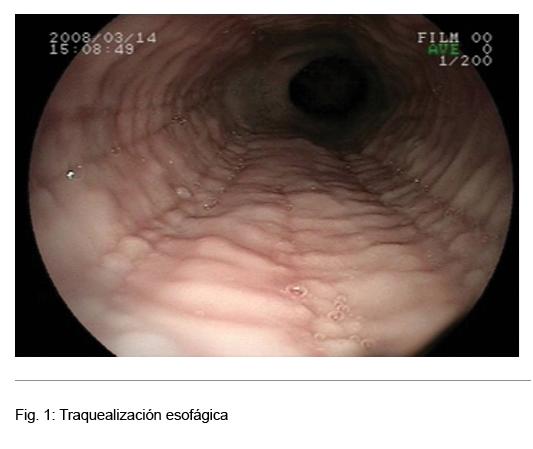
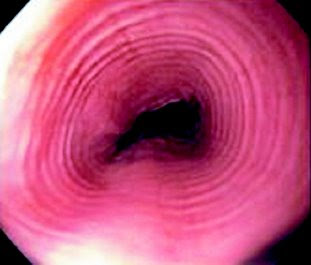
- Anéis esofágicos concêntricos (esôfago semelhante à traqueia)
Figura 2- Representação esquemática das lesões macroscópicas que podem ser observadas na mucosa esofágica à endoscopia: anéis concêntricos, placas esbranquiçadas, estenose, estrias verticais e fibrose.
Figuras 3-4-5- Lesões macroscópicas verificadas na EEo à endoscopia: estrias verticais e traqueização do esôfago.
Deve-se também levar em consideração que cerca de 30% dos pacientes revelam exame endoscópico normal à macroscopia, o que implica na necessidade de realização de biópsia esofágica quando as evidências clínicas são altamente suspeitas de EEo.
É importante enfatizar que as biópsias esofágicas devem ser realizadas em pelo menos 3 locais distintos devido à distribuição desigual das lesões, a saber: terço proximal, médio e distal do esôfago.
Algumas diferenciações nas lesões esofágicas entre a EEo e a DRGE devem ser levadas em conta. A esofagite associada ao refluxo acomete geralmente o terço distal, diferentemente da EEo que acomete qualquer região do esôfago, e, além disso, a DRGE apresenta, usualmente, um número menor de eosinófilos, cerca de 1-10/CGA.
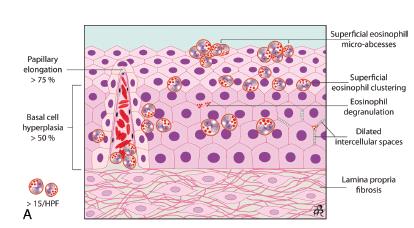
Na visão microscópica, na EEo a mucosa encontra-se espessada, com hiperplasia da zona basal e com alongamento papilar mais pronunciado do que na DRGE. A presença de microabscessos eosinofílicos (agregados de 4 ou mais eosinófilos) é observada exclusivamente em pacientes com EEo, associada a degranulação dos eosinófilos e pode também haver fibrose da lâmina própria.
As Figuras A e B abaixo são uma representação esquemática das alterações histológicas que habitualmente são descritas na EEo e DRGE, respectivamente.
A– Esofagite eosinofílica
B– Refluxo Gastroesofágico
A realização concomitante de biópsias do estômago e duodeno estão indicadas para afastar a possibilidade da existência de Gastroenteropatia Eosinofílica.
Tratamento
Até o presente momento não existe ainda um consenso sobre o tratamento ideal para pacientes com EEo. Considerando que a maioria das publicações são constituídas por séries de casos, ainda se tornam necessários ensaios clínicos controlados randomizados para que se possa alcançar uma padronização terapêutica de aceitação universal.
Uma revisão da Fundação Cochrane publicada em 2004 a respeito do tratamento não cirúrgico da EE, não identificou nenhum estudo randomizado e controlado. Por esta razão os autores não puderam concluir sobre os benefícios ou riscos das diferentes propostas de tratamento praticadas nos mais diversos centros.
Vários aspectos merecem consideração no momento de se decidir qual a melhor opção para cada paciente, a saber: idade, impacto dos sintomas na qualidade de vida, comorbidades, efeitos adversos e custos financeiros. Dessa forma, o tratamento deve ser individualizado e os pacientes devem ser preferencialmente tratados no seu contexto clínico. Os esquemas de tratamento existentes baseiam-se na utilização de um esquema ou na associação de diferentes opções terapêuticas envolvendo os seguintes fatores: inibidores da bomba de proton, dietas de eliminação, dietas elementares à base de mistura de aminoácidos, corticosteróides tópicos e/ou sistêmicos e dilatação esofágica.
Inibidores da Bomba de Prótons (IBP)
Estes fármacos estão rotineiramente indicados nos portadores de EEo que apresentam sintomas de DRGE, pois o ácido pode ser o gatilho para a EEo, visto que tem potencial de aumentar a lesão do esôfago já inflamado. Provavelmente a EEo é complicada ou potencializada pela presença de RGE concomitante pois o infiltrado eosinofílico pode levar à dismotilidade esofágica. Os IBP não são capazes de reverter a alteração histológica esofágica, porém, existem 2 fundamentos para o uso dos mesmos:
- Faz parte do diagnóstico de EEo (fracasso no tratamento da suposta DRGE).
- Alguns pacientes com diagnóstico bem estabelecido de EEo, desenvolvem sintomas de RGE durante o curso da doença e, portanto, respondem ao tratamento.
Dieta de Eliminação de Antígenos Alimentares
Markowitz et al. estudaram 51 pacientes com EEo submetidos a uma dieta elementar, sendo que à exceção de dois, todos os pacientes apresentaram alívio significativo dos sintomas, em média 8,5 dias após o início da terapêutica, com regressão também do aspecto histológico. Entretanto, torna-se muito difícil propor a universalização deste tipo de dieta devido a sua baixa aceitação pela má palatabilidade e pelo elevado custo do tratamento a longo prazo.
Corticoterapia tópica
O corticosteroide tem ação em diversas doenças alérgicas. A ação na eosinofilia deve-se à apoptose, diminuição da quimiotaxia e inibição de mediadores proinflamatórios.
A eficácia da corticoterapia tópica para alcançar a indução da remissão na EEo tem sido comprovada tanto em adultos quanto em crianças.
Konicoff et al. realizaram o primeiro estudo multicêntrico, prospectivo controlado por placebo para determinar a eficácia da fluticasona. Foram selecionados 36 pacientes, sendo que 21 receberam 880mcg de fluticasona spray e 15 receberam placebo. Os pacientes do grupo de estudo apresentou remissão histológica em 50% dos casos contra apenas 9% do grupo placebo. Foi observada diminuição dos linfócitos TCD8 e mastócitos no esôfago.
Os autores utilizaram 2 a 4 jatos de 220mcg/puff/dia durante 4 a 12 semanas. Foram administrados jatos na orofaringe, sem espaçador, e o fármaco foi deglutido para prover ação tópica na mucosa esofágica. Após a deglutição o paciente não ingeriu bebidas ou alimentos por pelo menos 30 minutos para permitir que a medicação se espalhasse pelo esôfago. O único risco de efeito colateral é o surgimento de candidíase esofágica.
Um guia de conduta internacional para o tratamento da EEo foi proposto por Papadopoulou et al., em 2014, no qual, baseando-se nas evidências clínicas até o presente conhecidas, recomenda-se o uso da Budesonida em uma solução viscosa (uma papa com sucralose) à dose de 1 mg ao dia para crianças menores de 10 anos e de 2 mg ao dia para crianças maiores, divididas em 2 tomadas ao dia.
Corticoterapia Sistêmica
Liacouras et al. (1998) demonstraram que o uso de corticoterapia sistêmica promoveu alívio clínico e remissão histológica em 4 semanas em 20/21 crianças, utilizando Prednisona à dose de 1-2mg/kg/dia, com dose máxima de 60mg/dia, por um período de 4 semanas (com redução posterior da dose).
As principais indicações para o uso da corticoterapia sistêmica são: casos refratários à corticoterapia tópica, exacerbações agudas (disfagia, perda de peso significativa, estenose esofágica) e os casos considerados mais graves.
Limitação: efeitos colaterais e recidiva dos sintomas após suspensão da medicação.
Outros Fármacos
- Montelucast:
Atwood e cols. estudaram 8 pacientes com EEo que receberam antagonista de receptor de leucotrieno; 7 pacientes apresentaram alívio completo dos sintomas (1 paciente teve melhora parcial). Esta medicação induz alívio dos sintomas, porém seu uso não mostrou efeito benéfico sobre a redução da eosinofilia. - Mepolizumabe:
Trata-se do anticorpo monoclonal anti-IL5 que possui o efeito de diminuir a eosinofilia periférica e esofágica, portanto, pode-se tornar um potencial tratamento promissor na EEo. O anti IL-5 tem como alvo os receptores moleculares relacionados à produção, migração e ativação dos eosinófilos, e a consequente diminuição da inflamação do tecido esofágico. Este tipo de tratamento, entretanto, ainda requer maiores estudos e não tem sido recomendado para uso rotineiro até o presente momento.
Dilatação Esofágica
A estenose esofágica é uma complicação grave da EEo, porém sua incidência não está bem estabelecida. A dilatação esofágica está indicada para os pacientes com sintomas secundários à estenose. Devido aos riscos do procedimento, tais como perfuração e laceração, deve-se avaliar a possibilidade de outras modalidades de tratamento antes da dilatação, bem como a realização de exames que auxiliem o endoscopista na avaliação do calibre da estenose, escolha do aparelho, tamanho da vela de dilatação, entre outros fatores. Quando ocorre estenose esofágica, a dilatação esofágica com balão ou com velas é uma prática bem estabelecida. É um procedimento que necessita muita precaução, devido a friabilidade da mucosa na EEo, podendo resultar em lacerações ou perfurações do esôfago.
Prognóstico
Há pacientes que apresentam alívio completo ou parcial dos sintomas, porém persistem com eosinofilia esofágica. O objetivo do tratamento da EEo ainda continua incerto (melhora clínica x melhora histológica). Não há marcadores bem estabelecidos para predizer quais são os pacientes com maior risco, embora aqueles que já desenvolveram anormalidades morfológicas, como estenoses são considerados de maior risco. As maiores complicações da EE são a remodelação e o estreitamento esofágico.
Considerações Finais
- Nos dias atuais os cuidados dos pacientes com EEo permanecem um grande quebra-cabeças, que aguardam urgentes repostas a inúmeras indagações:
Qual o melhor parâmetro para avaliar o tratamento: melhora clínica, histológica ou ambos?
Qual o melhor método para identificar alergia alimentar ou aeroalérgenos?
Qual o grau de eosinofilia associado a DRGE?
Qual é ou quais são as etiologias e patogenias da EEo?
Qual a melhor estratégia para avaliar a evolução e o seguimento dos pacientes com EEo?
- As estratégias para monitoramento da doença ainda não estão estabelecidas.
Embora o tempo de acompanhamento dos pacientes até o presente momento tenha sido curto, sabe-se que a EEo não está associada ao desenvolvimento de malignidade.
Alguns especialistas sugerem endoscopias periódicas, independentemente dos sintomas, enquanto outros sugerem endoscopias dirigidas principalmente se houver mudança dos sintomas.
Caso seja necessário repetir a endoscopia com biópsia, esta deve ser realizada não antes de 4 semanas após a intervenção terapêutica anterior. Em pacientes assintomáticos com eosinofilia persistente, pode-se repetir a endoscopia após instituição do tratamento adicional. Para aqueles nos quais o tratamento adicional é adiado, sugere-se repetir a endoscopia em 2-3 anos, para avaliar a progressão da doença.
Nos últimos anos, tem-se notado que há pelo menos três bons motivos para se tratar a EEo, a saber:
1) melhoria da qualidade de vida quando a disfagia é tratada.
2) redução do grave risco de ferimento do esôfago, evitando impactações alimentares de longa duração.
3) prevenção de danos irreversíveis do órgão por interromper a remodelação do tecido.
Conclusão
A prevalência de esofagite eosinofílica está aumentando muito rapidamente nas crianças no mundo ocidental, conjuntamente com o aumento geral das doenças atópicas.
O aumento da prevalência é acompanhado por aumento na gravidade da doença sendo que as razões para estes aumentos não são claras.
É importante para o diagnóstico da EEo, as características histológicas, pois, muitas vezes a macroscopia revela-se normal.
Mais estudos são necessários para definir critérios diagnósticos mais precisos e definir sua patogênese, de modo que as estratégias adequadas para o reconhecimento e conduta na EEo possam ser concebidas dentro de um consenso universal.